スポーツインシュリン
09 Dec 2016
1889年、動物の実験で、膵臓の切除が砂糖mocheiznurenieを引き起こすことが確立されました。 1901年、L. Sobolevは実験的に特殊物質の膵臓に存在を確認し、インスリンを受け取る原則を策定しました。 1921年FG BantingとPX Bestは、膵臓から真性糖尿病の症状を排除する抽出物を受け取りました。 膵臓からの1925年には、インスリンホルモンの性質を有する結晶性タンパク質が単離され、医学的ニーズのためのその工業生産は同年に始まった。 1945年 - 1947年には、インスリンの化学構造と分子量が確立されました。 1963年にこのホルモンの合成が行われた。 1つの単位作用(UA)については、0,04082mgの結晶性インスリン(標準)の比活性を有する。 現在、工業的に先進国の人口の約4%は、重要な適応症に従ってインスリンを自分自身に投入することを余儀なくされています。
生理
インスリンは、2つのポリペプチド鎖からなるアルブミン性ホルモンであり、はい、それぞれ21と30のアミノ酸が2つのジスルフィド通信間に架橋されています。 インスリンのモノマーの分子量は5733,5となる。 膵臓および恐らく耳下腺細胞のランゲルガン(Langergans)の島状装置のβ細胞によるインスリンが合成される。 段階的タンパク質分解は、プロインスリンの形成をもたらす。 ジスルフィドポンチキュラスの形成後、結合ペプチド、次いで生物学的に活性なインスリンが形成され、分離される。
健康な人の膵臓には、200ピース分のインスリンが含まれています。 インスリン分泌調節 - カルシウムイオンを増強する作用を有する刺激物質(グルコース、アミノ酸、遊離脂肪酸、エンテロゲノナーナなど)およびインヒビター(ソマトスタチン、プロスタグランジナム、アドレナリンおよびインスリン)を含む複雑なプロセス。 さらに、自律神経系によって影響が及ぼされる:交感神経制動、副交感神経刺激。 インスリンの正常分泌には、基本的なもの、空腹時の高度異化作用の妨害、刺激された食事の2つの成分が含まれる。 膵臓から放出されたインスリンは、自由に、タンパク質に結合した形で血液中を循環する。
遊離ホルモンは筋肉組織と脂肪組織の両方でグルコースの同化を刺激し、結合ホルモンは脂肪組織のみに特異的に作用する。 インスリンの不活性化は、肝臓および他のものにおいてインスリンの器官および組織で起こる。
インスリンの作用機序
インスリンの影響
インスリンは、代謝過程の生体触媒の重要かつ多面的な役割を担っている。 それは、組織中の血液からグルコースの移行を促進し、肝臓および心筋におけるグリコーゲンへのその変換に促進する。 インスリンは、グルコース、アミノ酸、イオンおよび酸素に対する生体膜の透過性を高め、組織によるそれらの消費を刺激する。 トリカルボン酸のサイクルの活性化およびグルコースの代謝の第一および重要な段階であるヘキソキナーゼ反応のために、酸化リン酸化のインスリンプロセスの影響下で増幅される。 組織では、グルコースは主に間質液に、グルコヘキソキナーゼは細胞に含まれています。 細胞膜の透過性を増加させることにより、インスリンは酵素の影響を受ける細胞の細胞質へのグルコースの浸透を促進する。 それは、グリコーゲン分解を触媒するグリコゾー-6-ホスファターゼの活性を阻害する。
インスリンは細胞の同化作用を強化します:タンパク質、脂質、核酸の合成を拡大し、脂肪酸の酸化を活性化し、生物の体の高さに影響を与えます。 抗てんかん性因子として、それは糖新生を制動し、遊離脂肪酸の脱グリコシル化およびグルコース前駆体の教育を妨げる。
インスリンの欠乏または内因性ホルモンに対する組織の感受性の低下において、生物はグルコースを消費する能力を失い、真性糖尿病が発症する。 糖尿病の主な症状は、渇きと多尿(6〜10日)、高血糖(空腹時に定義される6.7mmol-l以上、糖尿病(10〜12%)、肝臓や筋肉中のグリコーゲン、蛋白質の交換障害、血液中の脂質の増加(脂質emiya)、代謝性アシドーシス(ケトンネミア)の不完全な酸化などがあり、糖尿病性昏睡は深刻であり、低レベルグルコース、遊離脂肪酸およびアミノ酸の血中濃度、すなわち糖尿病性アンジオパチアおよび動脈硬化症の病因に関与する物質中の活性インスリンの濃度が増大する。
真性糖尿病
病因および臨床像から進んで、真性糖尿病は、I型 - インスリン依存性およびII型 - 非インスリン依存性の2つのタイプに区分される。
第1のタイプのインスリン合成抑制につながる膵臓のベータ細胞の原発性病変を有する患者を含む。 このフォームは、主に小児および若年の人で発生します。
代謝プロセスの障害に起因する内因性インスリンに対する服用受容体の感度の低下、および膵臓の島状デバイスの分泌の神経支配調節の障害も、第2のタイプの真性糖尿病の基礎である。 II型は、進行中および中年の人で起こり、しばしば肥満が続く。
インスリンの薬
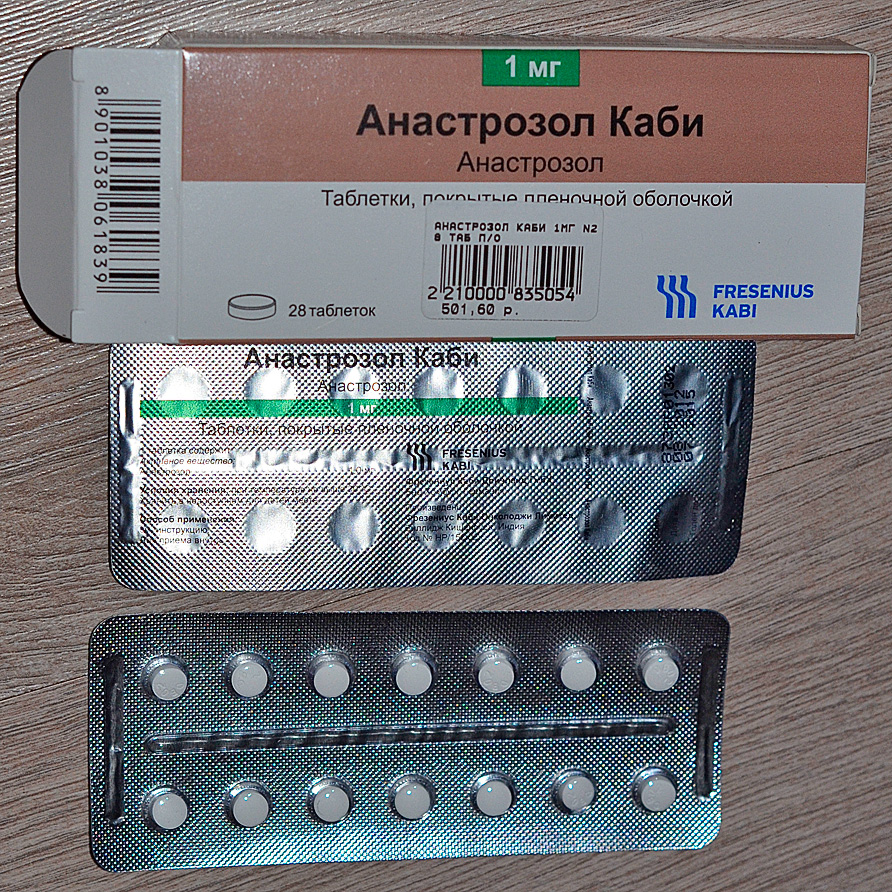
I型の真性糖尿病の薬物療法では、インスリン薬物を使用する。 II型の真性糖尿病では、合成グルコース低下薬を使用し、場合によってはインスリンの投与でその作用を補う。 牛、豚およびクジラの膵臓から得られたインスリンは、かなり短い医学的効果をもたらす。 インスリンにプロタミンを加え、低分子白色安定剤(薬物1mlに0.08mg)、リン酸塩または酢酸塩緩衝剤または高分子基剤(低分子量ポリビニルピロリドン)を安定化させるZincum、長期作用薬(デポ薬)を受ける。
最も短期間作用する注射用インスリン(6時間)、平均持続時間 - 懸濁性ジンカム - インスリン(非晶質)、およびポリマーベースで最も長いフレーム(30〜36時間)がある。
クリニックでインスリンの薬物を使用する主な徴候は真性糖尿病である。 インスリンの用量は、疾患の重篤度、患者の状態および尿中のSaccharum含量(尿とともに放出されるSaccharum 2〜5gのホルモンの1ピース)に応じて個別に確立される。
短時間作用のインスリンは、糖尿病性昏睡の治療に適用される。 デポーインシュリンの薬物は、最大の低血糖効果が、最大の糖尿病および高血糖の期間と時間的に一致するように処方される。 これらの薬物は、空腹時に朝に投与される。 アルブミンおよび炭水化物の強化された供給およびグルコースの導入と組み合わせて、消化性潰瘍、肝炎および他の疾患において、同化性ホルモンとしての小用量のインスリン(5〜8種)が妊娠中の女性の悪液質、 精神医学的実践において、インスリンは、いくつかの形態の統合失調症で低血糖ショックの発生に適用される。
スポーツインシュリン
ドープとしてのスポーツにおけるインスリンの使用は、このホルモンがタンパク質、炭水化物および脂肪代謝に関する強力な同化および抗てんかん作用によって特徴付けられるという事実によって引き起こされる。 外部からの生体に多量のインスリンを導入すると、血液中のグルコースの維持が抑制され、保護反応が起こる - 身長のホルモンの放出が増強され、血液中のサッカラミのレベルが上昇する。 場合によっては、身長のホルモンのレベルが5〜7倍に増加することがあります。 それは同化作用の急激な強化をもたらす。 注射後のインスリンそのものが体高ホルモン放出を引き起こし、さらにその作用を繰り返し強化するという事実、アナボリックステロイドも意外にも証明されています。 近年スポーツでSomatotropinum + insulin + anabolicステロイドの組み合わせが非常に人気を博した理由が明らかになりました。 注意してくださいProstalamin 。
インスリンレベルを除いて、この物質に対する組織の感受性は非常に重要です。 認定されたボディービルダーのダイエットにはシンプルなサッカラスが存在すべきではないことが知られています。 インスリン代謝に何か疑うことなく、多くの人々がインスリン代謝に問題があるので、特に重要です。 ボディビルダーのほとんどは、糖尿病で病気ではないので、それは重要ではないと考えて、それを考えません。 同時に彼らの多くは、皮下脂肪の最新かつ決定的な低下をなぜ取り除くことができないのかは不明です。 「インスリン抵抗性」として知られる代謝障害またはインスリンに対する感受性は、血液中のグルコースレベルの上昇に応答して十分なインスリンを発生することが原因であり得るが、インスリンに対して適切に反応しない。 この障害は、アトランタ(米国)の疾病管理センターの専門家がアメリカ人4人のうちの1人であると仮定して広範囲に広がった。
このカテゴリに入ったボディービルダーは、競合するボディービルダーの大半が「法律」である脂肪が少ない炭水化物や食事の豊富な人々を救済することで大きな困難を抱えています。 米、ジャガイモ、マカロニのような甘くて炭水化物の多いアミロース食品は、通常、高インスリン反応を引き起こします。 時々、彼らはそれに不応性の人が利用できるよりも多くのインスリンを放出させなければならない。
このホルモンの過剰は、毒性因子として生物によって知覚される。 自分自身を守るために、微生物は炭水化物のカロリーの過剰をtriatilglitserolaに変換し、それが脂肪として貯蔵されます。 これは、豊富な炭水化物/貧しい人々は、いくつかのボディビルダー "脂肪"の食事の脂肪によって行うことができます説明することができます。
スポーツにおけるインスリンの使用は、血液中のグルコースのレベルの制御、およびその中のS-ペプチドの濃度でのみ、合理的かつ効果的であり得る。 合理的かつ生理学的に合理的な短時間作用薬の使用は、生理学的基準を超えたものではない。 インスリンの最も安全な薬物の1つは、Eli Lilly(米国)の生産のHumulin Rである。 彼はすぐに行動し始め、最短の行動期間を持つ。 他のタイプのインスリンは、長期間に亘って活性を維持し、ユーザを予期せずに低血糖状態に至らせる可能性がある。
インスリンの周りのスポーツでは、熱い議論が引き続き行われています。 どんな頻度でどんな投薬量に適用されるべきであるかについて長い間コンセンサスはない。 インスリンの内因性分泌は、食事、運動および栄養補助食品によって実質的に調節することができるため、訓練の効率を高める血液中のインスリンおよびサッカラスのレベルをより良く制御するのに知識が役立ついくつかのルールを提供する。
筋肉の一組のインスリン
筋力トレーニングでは、インスリンを使用するいくつかの技術が筋肉バルクのセットに適用されます。 非常に効果的であるが、非常に危険で厳しい厳格な医療管理方法があり、その後徐々に中止され、さらに安全性は低いが、食物の理解度の向上、グリコーゲンおよび細胞内タンパク質の合成。 第1グループの体重測定法は、空腹時の平均値を受け入れることを意味し、大型ではあるが確実に個別に服用した短時間作用のインスリンを投与することを意味し、第2群はインスリン性の「サブプライティング」を少量(3-6種)食事の直後。 筋肉バルクの体の高さに対するインスリンの明白な効果が示されているにもかかわらず、厳密な医療管理なしに6服以上の用量を実験することは推奨しません。 インスリンに対する個々の反応は、軽度または平均の低血糖症から、数年後ではなく、注射後数時間後にアスリートを殺すことができる低血糖性昏睡の発症の突然の始まりまで様々である。
したがって、運動選手が体重のセットのためにインスリンを使用する前に、彼は警告サインと低血糖の徴候について知る必要があります。 飢餓、眠気、濁った視力、抑うつ気分、痙攣、発汗、腕の強い鼓動、唇や舌の脚の痛み、光恐怖症、集中しにくい障害など、低血糖の始まりを示す可能性のある徴候のリスト、頭痛、不安な夢、懸念、せん妄、苛立ち。 アスリートがこれらの警告兆候の1つを感じた場合、彼は直ちに食べるか、サッカラスを含む炭水化物を飲まなければなりません。 それは低血糖を低下させ、その否定的な結果を防ぐでしょう。 しかし、低血糖の停止には小さな微妙な違いがあります.Somatotropinumの排出が止まらないために、低血糖を完全に止めることは不可能であり、経験豊富な選手は、適度な炭水化物を受け入れることができ、軽度の低血糖薬物の効果のすべての時間、真剣にその移行を許可せずにフォーム。 表現された低血糖 - 医学的介入を要求する危険な状態。これらの兆候には、方向転換、攻撃、無意識が含まれます。 再び、我々は警告する:重篤な高血糖症は、上記のように、致命的な結果につながる可能性がある。
インスリンは様々なスポーツで使用されています。 アスリートの大部分は、トレーニング直後に筋肉バルクを増強するためにインシュリンを加え、血液中のサッカラスレベルを低下させる。 使用される投薬量は、体重5〜10kgに対して通常1〜2ピースである。 初心者のユーザーは、低用量から始めて次第に拡大しなければなりません。例えば、最初に2つの部分を受け入れ、次の各訓練で2つの部分分を拡大します。 徐々にそれを20〜40枚のピースにしてください。 最適な投与量を定義することができます。 インスリンの投与量は、インスリンに対する運動選手の感受性およびそれらによる他の薬物の使用に依存して、かなり異なる可能性がある。 甲状腺のSTGとホルモンを使用する選手は、インスリン投与量を増やさなければなりません。 インスリンの薬物は、インスリン注射器によってのみ皮下投与されなければならない。 この場合、正しい用量を計算することは困難であるため、インスリン以外の他の注射器の使用は許されない。
インスリンの皮下投与は、通常、腹腔内の皮膚の折畳みをクリップする。 インスリンの効果を促進するために、薬物は、股関節または三頭筋に投与される。 選手の大半は、ホールに残っているバッグにインスリンを服用しています(インスリンは冷却されなければならず、袋に入れないでください)。 訓練の直後、アスリートはインスリンに入る。 次の15分以内に エネルギー炭水化物を飲むか、甘いものを食べる必要があります。 アスリートは、入ってくるインスリンの各単位で少なくとも10gの炭水化物を消費しなければなりません。 インスリン注射のおよそ1時間後に、運動選手のほとんどが食物(タンパク質が豊富)を飲み、またはタンパク質カクテルを飲む。 それがなければ、血糖値が急激に低下し、アスリートは表現された低血糖の状態に入ることができる。 多くのアスリートはインスリン注射後に眠気になる。 それは低血糖症の徴候であり、その場合、アスリートは夢の中でピークの結果を得ることができるので、アスリートはより多くの炭水化物を消費し、4時間の睡眠を避けなければならない。 以前に言及されたHumulin Rは、通常注射後約2時間でピークを有する活性4時間のままである。
多くのアスリートは30分でインシュリンに入ることを好む。 トレーニングの終わりまで、そしてトレーニングの直後に炭水化物を飲む。 この使用は、筋肉にグリコーゲンを提供する際にインスリンをより効果的にするが、低血糖の危険性も大きくする。 いくつかのアスリートはレーティングを向上させるためにトレーニングの前にいくつかのユニットに入ることさえある。 この練習は非常に危険であり、経験豊富な選手だけが適用されます。 ついに、朝から目を覚ました後、インシュリンに入るのが好きな選手もいます。 導入後、彼らは炭水化物飲料を消費し、1時間以内に朝食を取る。 いくつかの運動選手は、体重増加に非常に有利なインスリンのこの適用を見いだす一方、他の人はそれに脂肪の量の増加の傾向があることに気づいている。 ドーピング試験中にインスリンの使用を明らかにすることはできません。
副作用
インスリンの薬を使用する際には、以下の付随的な反応が示唆される可能性も考慮する必要があります。
- 軽い汗、頻脈、しばしば病的な死の後に続いている震えである深刻な低血糖症は、
- 低血糖性昏睡;
- インスリンに対するアレルギー反応(アナフィラキシーショックまで)、特に動物由来のひどく精製された薬物に対するアレルギー反応;
- インスリン抵抗性の発症を伴うインスリンに対する抗体の開発(極めてまれである);
- 局所的脂肪組織萎縮症および注射後の感染合併症;
- 収容障害およびインスリン性浮腫が含まれる。
- 摂取量以上のインスリンに起因する低血糖では、Saccharumまたは甘茶を処方し、40mlの40%グルコース溶液に重度の状態(インスリンショック)を静注します。
崩壊時に0.1%塩酸アドレナリン溶液1mlを皮膚の下に入れる。
アスリートがすべてを正しく行い、この薬の反応を敏感に聞くと、副作用の可能性は非常に低いです。 インシュリン受容の中断を行うことは、生物が外因性インスリンに慣れておらず、応答開発自体では減少しなかったことを非常に重要にしています(一定かつ長時間の注射は、完全または部分的な萎縮を引き起こすことがあることを覚えておく必要があります。時間の経過とともに膵臓)。 それが起こったので、薬物の投与は、以下のスキームに従って実施される:2ヶ月の受付、3 - 4ヶ月の休憩。 このような薬物の使用は、機能の不利な変化、さらには膵臓の構造の発症のリスクをほとんど完全に排除する。
複合コース
インスリンの指数関数的作用もある。 アダプトゲン、ナイアシンの懸念は、それは不自由な、バナジル硫酸、アルファリポ酸(リポ酸)、同化ステロイドです。 Somatotropinum、グルカゴン、アドレナリン、甲状腺のホルモン、グルココルチコイドおよび別個のビタミンは、ソマトスタニン剤に関係する。 このことは、アスリートの精神的なサポートを精緻に構築する必要があることを示しています。 目標を実現するためのインスリンの使用は、そのような単純なビジネスではありません。 筋肉バルクの構築を加速するためにインスリンを誤って使用すると、脂肪沈着の促進(脂質生成)が逆になることがあります。
従って、操作の様々な技法は、有能で合理的な使用における血液中のインスリンおよびサッカラスのレベルは、回復およびスポーツ効果の上昇の効果的な治療法である。 同時に、これらの薬剤の生理学的に有能な使用は、最も重要な方法論的、戦術的には困難である。
私たちの視点から見ると、彼らの使用を禁止することは、厳密な医療管理の条件にあるように、彼らが一定の利益をもたらすことができるように病気になってしまいます。 この目的のためには、この方向で科学的研究を行う必要がある。 同時に、スポーツにおけるインスリンの薬物使用の禁止の下で、アスリートおよびスポーツ医師は、その使用を控えるべきである。

 カート
カート