選択と線量の調整
20 Dec 2016
図では、 薬物の単回投与における治療効果の一時的な動態が提示される。 導入後、しばらくして治療効果が現れ、徐々に最大に達し、その後弱くなって最終的に消える。 治療効果のダイナミクスは、その薬物動態学的特徴(吸収、分布、排除)によって定義される薬物の血清中濃度の変化に対応する。 治療効果は、治療濃度に到達し、その増大の過程において増加することに現れる。 効果の持続時間は、血清中濃度が治療を超える時間に依存する。 同様に、副作用は薬物の有毒濃度に依存する。 これらの濃度の間の範囲(治療範囲)で効果的であるが、副作用はない。 薬物の反復投与では、投与の間の用量および間隔は、最小の副作用で最大の治療効果に達するように選択される。 原則として、治療効果が治療範囲の下限について最大値の約半分になるような血清中濃度をとる。 上の境界は、副作用が患者の5〜10%を超えない濃度に対応する。 いくつかの医薬品の毒性濃度は治療剤を2倍以下に抑えています。 患者の特定の特徴も覚えておく必要があります。一つは血清中濃度が毒性を超えており、その他は血清中濃度が治療範囲内にとどまっていると発現した副作用が生じます。
医薬品の薬理効果(例えば、ABPの変化や血糖値の変化など)を見積もることが容易であれば、試行錯誤方式を選択することができます。 用量を変更することができる限度を定義するには、上記の薬物動態パターンを考慮した経験則を使用します(例えば、用量は50%以下で変化し、3〜 4T1 / 2)。 毒性が無く、最大効率を保証し、薬物の効果時間を増強するために、平均治療よりはるかに高い用量を与えることが可能である。 例えば、ペニシリンと大部分のβ-アドレナリン遮断薬でこのように作用する..........
薬理学的効果を見積もることが困難である場合、薬は治療範囲が狭く、副作用のリスクが高く、予防目的での治療または薬物使用の非効率性がある場合、用量をわずかに変えて、副作用の同定を注意深く観察する。 とにかく、定常状態での薬の平均濃度は、治療範囲の限界内でなければならない。 ほとんどの場合、薬物の実際の血清中濃度を定義する必要はありません。投与量と導入の頻度に依存するため、殆ど貴族のみが十分です。 しかし、少数の薬剤では、治療濃度は毒性とわずか2〜3倍しか異なりません(ジゴキシン、テオフィリン、リドカイン、アミノグリコシド、シクロスポリン、抗けいれん薬)。 この場合、投与量を計算する際に、効果的であるが、副作用を最小限に抑える定常状態で、薬物(通常は血漿中)の必要な平均濃度から進行する。 次に実際の薬物濃度を測定し、必要に応じて実際の濃度が要求に近いほど可能であるように用量を補正する(hl。3も参照)。
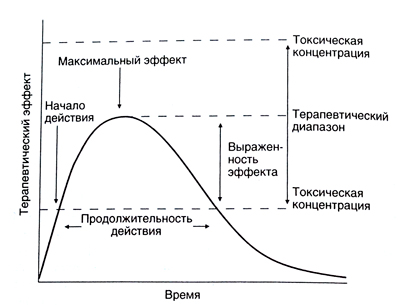
図3の説明を参照されたい。 薬の単回投与における治療効果の一時的動態 治療効果は、薬剤の濃度が治療剤を超えた後にのみ示される。 その後、その効果は(薬物のさらなる吸収および分布の過程で)増加し、最大に達し、薬物の除去の結果として徐々に弱まり、血清濃度が治療剤の下に再び降下するとすぐに消失する。 治療効果の持続時間は、薬物の血清中濃度が治療よりも高いままである時間に依存する。 濃度が毒性を超えると、副作用の可能性が増す。 したがって、血清中濃度は、治療的および毒性の間、すなわち治療的範囲内に維持される必要がある。 このような集中治療では有効であるが、副作用はほとんどない。 増強または用量漸減では、治療効果はそれぞれ増幅または弱化する(治療効果の依存性の曲線は下方または上方に移動する)。 用量を増やすと、薬物の効果持続時間も延長される。 しかしながら、副作用のリスクが増大する用量の増量と同様に、治療範囲がかなり広い(例えば、ペニシリン(Penicillinums)で)場合にのみ、このような方法で作用を延長することが可能である。 治療範囲内の血清濃度を維持し、薬物の継続的な効果を確実にするために、繰り返し導入する。
維持用量
ほとんどの場合、定常濃度が治療範囲の限界になるように、医薬は分画的にまたは輸液の形で入力される。 薬物の流入速度は、その除去の速度に対して同等の定常状態である(式1.1,1.14)。 式1.14に薬物の必要な血清中濃度を代入すると、我々は以下を受け取る:
入力速度= Ssredn×Cl / F(1.16)
薬物の必要な血清中濃度、そのクリアランスおよびバイオアベイラビリティを知ることにより、導入の用量および頻度を計算することが可能である。 あなたは試すことができPinealon 。
例。 体重が69kgの心不全の患者は、維持用量でジゴキシンを受容する。 定常状態でのジゴキシンの必要な平均血清中濃度は1.5ng / mlとなる。 SKFは100ml /分まで同位である。付録IIに示す式を使用して、ジゴキシンクリアランスを計算することができます。
Cl = 0.88×SKF + 0.33ml /分。 = 0.88×100/69 + 0.33ml /分。 - 1,6ml /分。 = 110ml /分。 = 6,6 l / h。
受信の用量および頻度(すなわち、薬物の侵入速度)は、式1.16に基づいて計算することができる。 ジゴキシンの生物学的利用能は、0.7〜0.7である。
流入速度= Ssredn×Cl / F = 1.5ng / ml×1.6 / 0.7ml /分。 = 3.43ng / kg /分。 = 236ng /分。 = 236×60×24mkg /日= 340mkg /日= 0.34mg /日。
実際には、用量は次の標準、例えば375mg /日または0.25mg /日に丸められる。 最初のケースでは、定常状態での血漿中の平均濃度は、1.5x375 / 340 = 1.65ng / mlとなり、1.5x350 / 340 = 1.1ng / mlとなる。
導入間隔
導入の間の間隔において、薬物の血清中濃度の急激な変動はないことが望ましい。 薬物の吸収と分布が即時に起こった場合、これらの変動の範囲はT1 / 2のみに依存する。導入の間隔がT1 / 2に同調するとき、最小濃度と最大濃度は2倍の差がある。
薬の治療範囲がかなり広い場合、それは治療薬をかなり上回る濃度であり、それはうまく伝達され、最大用量を処方することが可能である。 その場合、導入の間隔は患者にとって非常に便利なT 1/2よりはるかに大きくなり得る。 例えば、アモキシシリンT1 / 2は約2時間を要するが、薬物は通常8〜12時間の間隔で高用量で処方される。
治療範囲が狭い医薬品については、血清および血清の最大濃度および最小濃度を測定する必要があります。 定常状態における最小濃度は、以下の式でカウントされる。
Smin =(F×Dose /Vβ)/(1-e-kT)×e-kT(1.17)
ここで、k = 0,693 / T1 / 2であり、Tは導入間隔である。 サイズe-kTは、(生物学的利用能を考慮して)以下の用量の導入時までに生物に残った以前の用量のシェアを表す。
摂取量のダイナミクスがいくつかの指数関数で記述されている場合、定常状態での最大濃度の計算には、薬物の吸収と分布を特徴付ける一連の定数を知る必要があります。 式1.17の分子のe-kTと大きさを無視するこれらの定数が複数の線量で定常状態の最大濃度は式1.18(以下を参照)で計算できます。 しかし、指定された手当のために、決済の集中度は実績よりも高くなります。
例。 上記で検討した実施例では、心不全患者のジゴキシンの維持用量を計算した。 0,375mg /日の受信時に、定常状態におけるジゴキシンの平均血清中濃度は1.65ng / mlとなる。 ジゴキシンの治療範囲は狭いため(0.8〜2 ng / ml)、受容間の間隔で薬剤の最小および最大血清濃度を計算する必要があります。 付録IIで与えられた式を最初に定常状態でのジゴキシンの分布量を計算する:
Vc = 3,12×SKF + 3,84l / kg = 3,12×(100/69)+ 3,84l / kg = 8,4l / kg = 580l体重69kg。
Vcとジゴキシンのクリアランスを知ることで、T1 / 2(式1.1〜1.12)を計算することができます。
T1 / 2 = 0,693×Vc / Cl = 0,693×580l / 6.6l / h = 61h
排除速度の定数は0,693 / 61、すなわち0,01136h 'に等しい。 ジゴキシンの最大および最小濃度は、受容間の間隔に依存する。 2日ごとの薬の受領時のこれらの濃度の計算を以下に示す。
Smax =(Fkhdoza / Vs)/(1-e-kT)=(0.7x0,375h2mg / 580le)/0.42=2,15ng / ml(1.18)
Smin =レリッシュ×e-kT = 2,15ng / ml×0.58 = 1,25ng / ml。 (1.19)
したがって、ジゴキシンの受け取りの2日ごとに、最小濃度と最大濃度はおよそ2倍異なります(そして、受容間の間隔がほぼT1 / 2に対応していなければなりません)。 しかし、最大血清中濃度は、副作用のリスクを増加させる治療範囲の上限を超えており、最小値は下限よりもわずかである。 同じ投与量で受容間の間隔を減少させると、血清中濃度の変動が著しく少なくなり、平均濃度は変化しない(1,65ng / ml)。 ジゴキシンレセプションでは、毎日(0,375mg /日)、最大および最小血清濃度の和がそれぞれ1,9および1,44ng / mlになる。 これらの値の両方が治療範囲の上部にある。 より少ない投与量(0.25mg /日)を受けた場合、最大および最小濃度は1,26および0,96ng / mlおよび平均-1,1ng / mlに等しい。 治療スキームを選択する際には、非遵守の確率と(頻繁な受信時の)医療指示との副作用のリスクまたは治療の非効率性(長い間隔で受信時)を比較する必要があります。
座薬投与量
速く定常状態に達するには、線量(1回または分数)を入力します。 彼女は次のように計算することができます。sating dose = Ssredn x Vc / F(1.20)
定常状態(および治療効果)が、4T1 / 2を介するよりも速い一定速度での導入よりも速く到達しなければならない場合には、定位用量が使用される。 例えば、リドカイヌムの場合、T 1/2は1〜2時間になる。 4~8時間でそれぞれ定常状態に達する。 心筋梗塞の背景に対する生命を危険にさらす不整脈では、それほど長く待たなければならないため、集中治療のブロックでは、通常、交尾するリドカインの投与量に入る。 sating投与量の導入には欠点がある。
第一に、薬物の血清中濃度が副作用の危険性が毒性増加を超える可能性がある。 T1 / 2がかなり大きい場合、あまりにも高い濃度が十分に長いままである。 第2に、通常はより大きい用量の投与量も短期間に静脈内投与される。 血漿中の物質濃度と組織の濃度の間の平衡が迅速に確立されている集中的にkrovosnabzhayemyの組織に薬剤が副作用を有する場合、特に危険であり得る。 問題は、定常線量はVcの定常状態での分布容積に数えられるが、導入後最初にこの線量をはるかに小さな量で分布させることができるということである。 それゆえに、ある程度の間隔で、またはゆっくりとした注入によって、分注用量に分けて入れる方がよい。 後者の場合、維持用量の導入時に薬剤の蓄積のダイナミクスに従って指数関数的な投与速度が減少することが望ましい。 プログラマブル注入ポンプが登場したことで、これはかなり可能です。 例。 上記で検討した例(維持用量におけるジゴキシンの受容)では、定常状態の達成には10日(T)/ 2 = 61時間以上が必要である。 定常状態がより早く確立される必要がある場合(h1.44)、定位線量を処方する。 これを式1.20で計算することができます。
交配用量= 1.5ng / ml×580l / 0.7 = 1243mkg -1mg。
交感神経遮断薬の用量は、副作用の危険性を減らすために分割されています。 初めに、患者を注意深く観察しながら、6 - 8 h - 0.25 mg以上で0.5 mgを入力します。 必要に応じて最後の0.25mgも0,125mgで2回に分けて投与することができ、特に6時間から8時間の間隔でそれらを入力することができます。特に、維持用量でジゴキシンを投与する場合は、治療の開始の瞬間
線量の個々の選択
治療スキームは、薬物および薬物動態パラメータ(F、Cl、VcおよびT1 / 2)の吸収、分布および排除のパターンに基づいて定義される。 推奨されるスキームは、通常、「平均的な」患者のために設計されています。 別々の医薬品の主要な薬物動態パラメータの正常値および異なる病理学的および生理学的状態におけるそれらの変化は、付録IIに示されている。 しかし、これらのサイズは、予測不可能な個々の変動の影響を受けやすい。 多くの医薬品では、F、S1、Vcなどのパラメータの標準偏差がそれぞれ20,50、および30%になります。 言い換えれば、95%の症例において、血清中濃度は、治療範囲が狭い薬物では容認できない35〜270%の定常状態にある。 したがって、導入の用量と頻度の個々の選択 - 治療の効率の最も重要な条件。 上記の薬物動態学的パターンに基づいて、治療計画は、必要な治療効果を提供し、副作用を最小にするように選択される。 可能な限り、薬の血清中濃度を測定する。 得られたデータに基づいて、狭い治療範囲(例えば、強心配糖体、抗不整脈薬および抗けいれん薬、テオフィリン症)を有する薬物の用量を補正する。
図1回投与時の治療効果の一時的なダイナミクス。 治療効果は、薬剤の濃度が治療剤を超えた後にのみ示される。 その後、その効果は(薬物のさらなる吸収および分布の過程で)増加し、最大に達し、薬物の除去の結果として徐々に弱まり、血清濃度が治療剤の下に再び降下するとすぐに消失する。 治療効果の持続時間は、薬物の血清中濃度が治療よりも高いままである時間に依存する。 濃度が毒性を超えると、副作用の可能性が増す。 したがって、血清中濃度は、治療的および毒性の間、すなわち治療的範囲内に維持される必要がある。このような集中治療では有効であるが、副作用はほとんどない。 増強または用量漸減では、治療効果はそれぞれ増幅または弱化する(治療効果の依存性の曲線は下方または上方に移動する)。 用量を増やすと、薬物の効果持続時間も延長される。 しかしながら、副作用のリスクが増大する用量の増量と同様に、治療範囲がかなり広い(例えば、ペニシリン(Penicillinums)で)場合にのみ、このような方法で作用を延長することが可能である。 治療範囲内の血清濃度を維持し、薬物の継続的な効果を確実にするために、繰り返し導入する。

 カート
カート